人力短缺蔓延手術房,麻醉護理師陷過勞危機!【獨立特派員】
醫護過勞隱憂麻護人力拉警報
在現代手術室中,麻醉專科護理師的勞動強度早已超出常態。一名化名S的離職麻醉專科護理師指出,長期的「花花班」導致生理時鐘混亂,甚至發生下班回家後因極度疲憊而走錯樓層的窘境。這種過勞並非個案,根據統計,113年底全台手術量已達231萬件,但麻護人力卻未能等比例增長。
在人力吃緊的情況下,第一線人員被迫採取「連六休一」的工作模式,週工時時常突破50小時。化名Clarity的麻醉專科護理師透露,近兩年內其單位流失了約三、四十名人力,長期補不齊人的結果,是讓留下來的人必須承擔更多「預排加班」與「愛心加班」。這種不穩定的勞動環境,使得醫療人員在高度專注的手術過程中,仍須憂心隨時可能被叫回醫院的待命任務,嚴重侵蝕了專業人員的身心韌性。
養成歷時八年專業技術難替代
麻護的專業性極高,並非普通護理師能輕易取代。嘉義基督教醫院麻醉部主任陳信夫說明,麻護必須在取得護理師執照後,具備學士三年或碩士兩年的臨床經驗,方能進入為期一年的專科訓練,且需再經過半年的補充訓練才能正式執業,整體養成過程至少耗時八年。
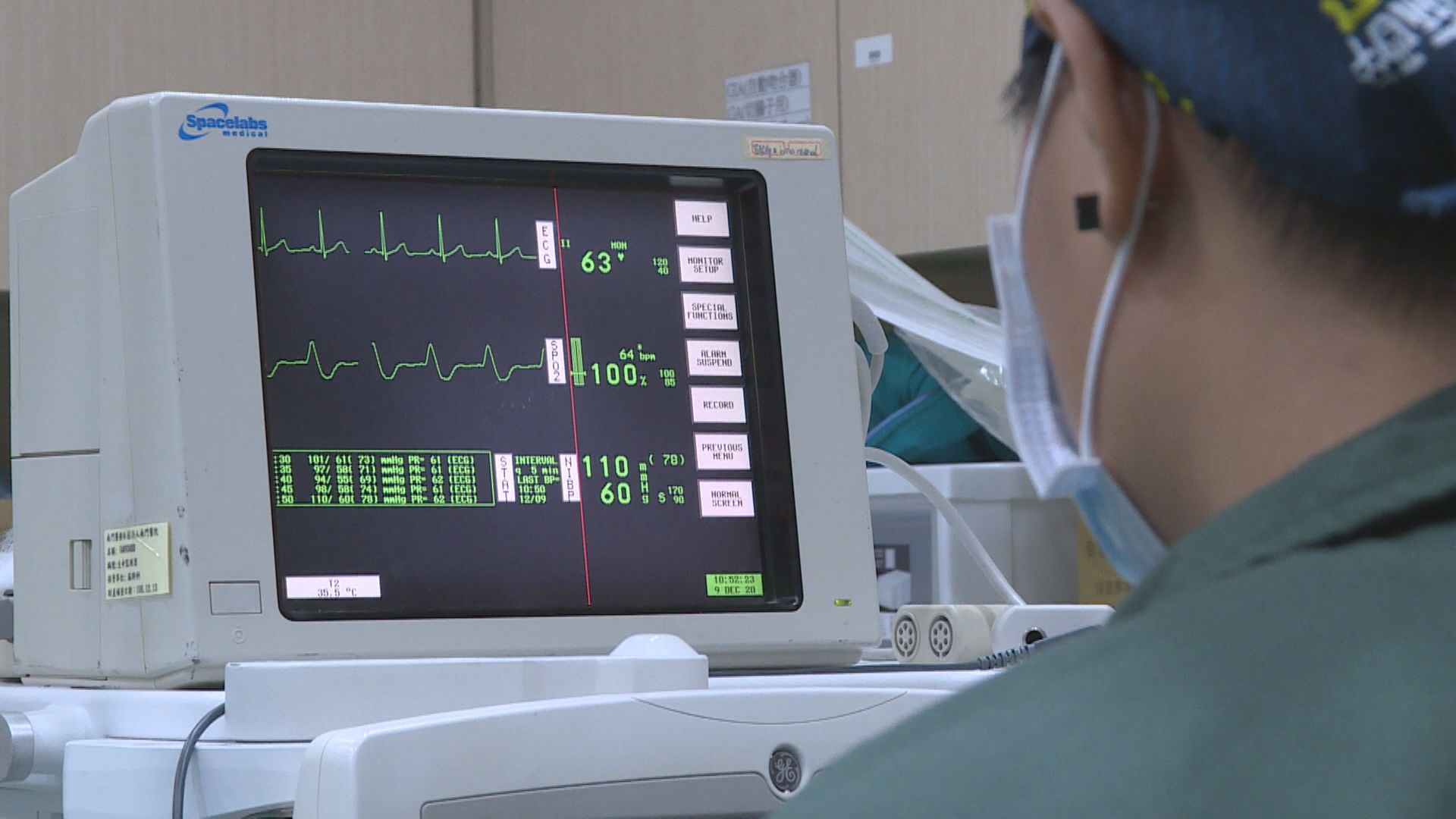
林口長庚麻醉科主治醫師余黃平將麻醉過程比喻為飛機起降,尤其在誘導麻醉與甦醒階段最為危險。當病人的呼吸與心跳轉由醫療團隊接管後,麻護必須如同另一雙眼睛,緊盯監測儀器上的生命徵象變化。余黃平強調,手術醫師負責治病,而麻醉團隊負責保命。然而,當具備高度專業如插管、給藥及動脈導管置入等侵入性處置能力的麻護處於過勞狀態時,其判斷力與執行品質難免受損,這對病患安全無疑是一大威脅。
工會介入協商拒絕無止盡加班
面對日益惡化的勞動環境,中國醫藥大學附設醫院的麻護群體於2025年發起拒絕加班行動。臺灣護理產業工會理事長羅運生指出,該院麻護因人力短缺,每日預排加班人數不斷增加,導致人員不堪負荷。在工會介入後,近九十名麻護聯署陳情,要求院方停止強制性預排加班並取消不當的On-call(待命)制度。
臺灣護理產業工會秘書長高若想提到,這次抗爭展現了醫護群體的團結。經過多次勞資協商,院方最終展現誠意,承諾檢討刀量、精進排班模式,並提出加薪與留任方案。羅運生補充,雖然目前五年以下資歷的津貼調整仍未落實,但院方已補上應有的執照津貼,且部分資深員工獲得最高8,800元的薪資調幅。由此顯示,勞資雙方的透明協商是改善醫療勞動條件的必經之路。
制度規範缺位法律保障待補齊
儘管麻護的工作與病人生命息息相關,但現行法令卻存在明顯缺失。高若想批評,無論是《醫療機構設置標準》或醫療評鑑準則,均未對麻護與病人的配比(護病比)做出明確規範。相較於麻醉科醫師1:4的明確配比,麻護的人力配置僅以「適當配置」帶過,缺乏強制力。
陳信夫指出,在過勞的情況下,醫護人員在長工時的最後階段很難維持高壓、高專注的工作品質,建議工會應推動麻護工會合理化,將工會控制在每日八至十小時。羅運生則引用國外經驗與嘉義基督教醫院的案例,強調應落實「先有人力,再談刀量」的原則,而非為了消化常規刀量而無限制壓榨夜間待命人力。唯有將人力配置標準入法,才能讓各大醫療機構有法可循,避免各院自行定義「適當」所造成的勞動力剝削。
建立健康職場共創醫病雙贏局
面對高齡化社會帶來的檢查與手術需求增長,留住現有人才已成衛福部的當務之急。根據衛福部統計,雖然目前領證麻護有4,468人,但早前的研究顯示,約有三成二的人員計畫在五年內離職,反映出「待遇跟不上專業」與「環境惡化」是人才流失的主因。
高若想呼籲,醫療產業不應成為勞基法的荒漠,建立健康的職場文化才是解決護理荒的根本之道。當醫院願意主動縮減非緊急刀量、補足缺額並提供合理報酬時,醫護人員的留任意願才會提升。當醫療人員的勞動權益獲得實質保障,台灣的醫療體系才能擺脫「流血輸液」的困境,朝向永續、安全的正面方向發展。










